Mostrando entradas con la etiqueta prevenciòn cuaternaria. Mostrar todas las entradas
Mostrando entradas con la etiqueta prevenciòn cuaternaria. Mostrar todas las entradas
lunes, 10 de agosto de 2015
lunes, 27 de julio de 2015
domingo, 28 de junio de 2015
sábado, 27 de junio de 2015
miércoles, 10 de junio de 2015
miércoles, 20 de mayo de 2015
La única manera de proteger a los pobres y a los sensatos de las garras del negocio de la salud es mediante la incompatibilidad de la práctica médica pública con la privada
Tomado de No Gracias
Cuando aquí nos agarramos los machos antes de proclamar la necesidad de la incompatibilidad entre la práctica médica pública y privada, en el Reino Unido, el BMJ “la monta” al publicar el texto del cardiólogo John Dean que, directamente, afirma que la medicina privada es inmoral porque busca en primera instancia el beneficio económico y que la incompatibilidad debería ser obligatoria porque, inevitablemente la práctica particular intoxica la actividad clínica en la pública.
Cuando aquí nos agarramos los machos antes de proclamar la necesidad de la incompatibilidad entre la práctica médica pública y privada, en el Reino Unido, el BMJ “la monta” al publicar el texto del cardiólogo John Dean que, directamente, afirma que la medicina privada es inmoral porque busca en primera instancia el beneficio económico y que la incompatibilidad debería ser obligatoria porque, inevitablemente la práctica particular intoxica la actividad clínica en la pública.
Las reacciones en contra no se han hecho esperar y son muy virulentas.
El texto del Dr. Dean no pretende ser un tratado de ética médica sino una opinión basada en percepciones personales que consideramos muy valiosas y por eso lo traducimos hoy, pero la polémica no es nueva y los datos incontestables.

La medicina privada
Incontestable es que es muy fácil inducir el consumo por parte de los pacientes de servicios médicos innecesarios pero altamente lucrativos. Este es el problema ético grave que introduce la medicina comercial en un mundo dominado por una concepción de salud en expansión a través de labiomedicalización.
En una entrada de justo hace 1 año nos hacíamos eco de un artículo del New York Times que denunciaba las ganancias asombrosas de algunos médicos en la medicina privada norteamericana. La entrada la titulamos: Los pacientes como cajeros automáticos.
“Muchos especialistas han llegado a ser particularmente hábiles en el negocio con una medicina cada vez más empresarial, mediante la protección de su territorio a través del cabildeo agresivo de sus sociedades médicas y, sobre todo, aumentando los ingresos al ofrecer nuevos procedimientos o haciendo más lucrativos los ya existentes”.
Jean Mitchell, profesora de economía de la salud en la Universidad de Georgetown, comentaba en el texto:
“Muchas veces es mejor esperar y ver, pero esperar no genera dinero… Es solo necesario un simple ‘Déjeme hacer un pequeño corte en la piel’ para que lleguen los honorarios profesionales y los pagos para el laboratorio y las instalaciones. Cada paciente es como un cajero automático”.
Los ingresos más importantes se dan entre los especialistas que controlan técnicas que fácilmente pueden ser sobre-indicadas, comentaba el artículo, como las de dermatología, las colonoscopias o gastroscopias, cualquier técnica de imagen o muchas intervenciones quirúrgicas como la extirpación de vesícula, operaciones de hernias, varices o varias de traumatología (ya lo comentamos en esta otra entrada)
Las incompatibilidades y los dos mundos
El Dr Dean además de señalar lo difícil que es mantener el timón ético en la práctica privada, asume que, inevitablemente, trabajar en la privada influye en la actuación pública.
En un reciente artículo, Marciano Sánchez Bayle, de la FADSP, aportaba los argumentos clásicos en contra de la compatibilidad:
“Además lo mas frecuente es que los profesionales que trabajan exclusivamente en el sector público tengan una dedicación mayor que los que están pluriempleados y trabajan simultáneamente en el sector público y privado, y es evidente que la dedicación exclusiva permite una mayor disposición de tiempo para su actualización profesional y, sobre todo, permite evitar el potencial conflicto de intereses de quienes simultánean el trabajo en el sector público y el privado, conflicto de intereses que favorece el que se detraigan recursos del sistema público en beneficio de la privada, potenciando los comportamientos oportunistas como el absentismo, el incumplimiento horario, el desvío de pacientes al sector privado, la demanda inducida, la selección de pacientes y la apropiación y/o el uso indebido de los recursos públicos para fines privados“
Pero hay otros problemas relacionados distintos a los ya conocidos y que tienen que ver con la gestión de la innovación. Veamos
Hace un año hacíamos referencia a la situación que se está produciendo en Alemania. Como sabemos su sistema es de provisión privada y de financiación pública. El Estado paga a los especialistas privados por ciertos procedimientos acordados tras una evaluación de acuerdo a las mejores evidencias científicas. Sin embargo, ganar dinero solo con “lo indicado” no está siendo suficiente para los médicos alemanes.
En el capítulo titulado “La consulta médica como supermercado” -del estupendo libro del periodista alemán Jörg Blech, “Medicina enferma”-, se describe como los médicos alemanes hacen pagar un plusa sus clientes para que puedan optar a algunas prácticas, tecnologías o productos no financiados públicamente:
“En Alemania cada vez es más frecuente que los pacientes paguen un sobre-costo por un paquete llamado “prestación de salud individual” en el que se incluyen procedimientos innecesarios como “reconocimientos ultrasónicos de las axilas y los pechos” por 60 euros. En una encuesta, el 77% de los médicos justificaban la oferta de técnicas o procedimientos innecesarios por motivos económicos y según un responsable médico “algunos médicos llegan incluso a conceder o no determinados tratamientos médicamente necesarios en función de si sus pacientes compran además ciertas prestaciones de salud individual”. Los médicos venden estas prestaciones asegurando que no están financiadas porque “el gobierno solo quiere ahorrar “: como pasa con el “baño subacuático por 8,74 euros” o diversos productos homeopáticos, inyecciones de vitaminas, cremas con hormonas y tecno-chatarra como la “terapia lumínica” para el síndrome premenstrual o la oxigenoterapia a 15 euros el cuarto de hora“
jueves, 5 de febrero de 2015
Pídame el Antígeno Prostático Específico
Tomado de Medi Blog de Familia
Es bastante frecuente que los pacientes varones, al solicitarles alguna analítica, me hagan esa petición: “Pídame el PSA”. A veces, directamente se lo han pedido en la revisión de empresa (nunca entendí por qué, pero ya hablaré en otra ocasión de las revisiones de empresa). “He oído que a partir de los 50 hay que hacérselo”. La información llega por tanto, pero incompleta.
Entonces, ¿No debo hacerme el PSA?
No, no debe hacerse el PSA. La determinación del PSA de rutina, como screening o cribado (prueba de detección rutinaria en pacientes sin síntomas) no ha demostrado disminuir la mortalidad por cáncer de próstata y sí tiene ciertas consecuencias. La utilidad de su determinación (junto con otras pruebas) reside dentro del estudio del paciente con síntomas prostáticos (orinar a menudo, orinar mucho por la noche, necesidad de hacer fuerza para empezar a orinar, chorro débil…) para ayudar a diferenciar la Hipertrofia benigna, que en mayor o menor medida nos afecta a todos los hombres a medida que cumplimos años, del cáncer. No, en hombres sin síntomas salvo con
mortalidad por cáncer de próstata y sí tiene ciertas consecuencias. La utilidad de su determinación (junto con otras pruebas) reside dentro del estudio del paciente con síntomas prostáticos (orinar a menudo, orinar mucho por la noche, necesidad de hacer fuerza para empezar a orinar, chorro débil…) para ayudar a diferenciar la Hipertrofia benigna, que en mayor o menor medida nos afecta a todos los hombres a medida que cumplimos años, del cáncer. No, en hombres sin síntomas salvo con
No, no debe hacerse el PSA. La determinación del PSA de rutina, como screening o cribado (prueba de detección rutinaria en pacientes sin síntomas) no ha demostrado disminuir la
 mortalidad por cáncer de próstata y sí tiene ciertas consecuencias. La utilidad de su determinación (junto con otras pruebas) reside dentro del estudio del paciente con síntomas prostáticos (orinar a menudo, orinar mucho por la noche, necesidad de hacer fuerza para empezar a orinar, chorro débil…) para ayudar a diferenciar la Hipertrofia benigna, que en mayor o menor medida nos afecta a todos los hombres a medida que cumplimos años, del cáncer. No, en hombres sin síntomas salvo con
mortalidad por cáncer de próstata y sí tiene ciertas consecuencias. La utilidad de su determinación (junto con otras pruebas) reside dentro del estudio del paciente con síntomas prostáticos (orinar a menudo, orinar mucho por la noche, necesidad de hacer fuerza para empezar a orinar, chorro débil…) para ayudar a diferenciar la Hipertrofia benigna, que en mayor o menor medida nos afecta a todos los hombres a medida que cumplimos años, del cáncer. No, en hombres sin síntomas salvo con
Pues a un vecino mío, gracias a hacérselo se lo detectaron a tiempo.
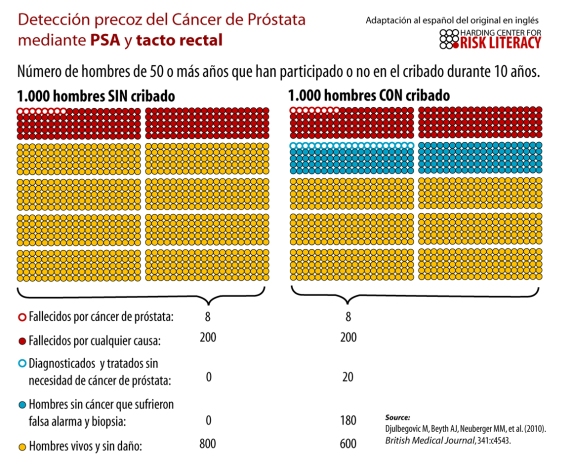
A veces es difícil transmitir que, para tomar decisiones en salud no se pueden mirar datos individuales sino resultados globales en grupos de pacientes. Y los datos son claros, se hagan o no el PSA, 7 de cada 1000 varones mayores de 50 años fallecen de cáncer de próstata.
A veces es difícil transmitir que, para tomar decisiones en salud no se pueden mirar datos individuales sino resultados globales en grupos de pacientes. Y los datos son claros, se hagan o no el PSA, 7 de cada 1000 varones mayores de 50 años fallecen de cáncer de próstata.
Bueno, pero yo me quedo más tranquilo y malo no es, ¿no?
Hacer pruebas innecesarias también entraña riesgos. 20 de cada mil hombres sometidos a cribado con PSA son diagnosticados y tratados innecesariamente (prostatectomía y radioterapia que pueden conducir a incontinencia urinaria e impotencia) y 180 de ellos sufren una falsa alarma de cáncer y una biopsia.
Hacer pruebas innecesarias también entraña riesgos. 20 de cada mil hombres sometidos a cribado con PSA son diagnosticados y tratados innecesariamente (prostatectomía y radioterapia que pueden conducir a incontinencia urinaria e impotencia) y 180 de ellos sufren una falsa alarma de cáncer y una biopsia.
Pero una imagen vale más que mil palabras. Gracias al blog sano y salvo os reproduzco un gráfico traducido muy ilustrativo, del Harding Center for Risk Literacy donde se muestran estos datos.
Rojo: Los fallecidos en ambos grupos (8 por cáncer de próstata y 192 por otras causas)
Azul: Pacientes que sufren las consecuencias de hacerse el cribado innecesario (20 tratados innecesariamente y 180 que sufren falsa alarma de cáncer y biopsia).
Amarillo: Los que sobreviven sin daño en ambos grupos.
Azul: Pacientes que sufren las consecuencias de hacerse el cribado innecesario (20 tratados innecesariamente y 180 que sufren falsa alarma de cáncer y biopsia).
Amarillo: Los que sobreviven sin daño en ambos grupos.
¿En qué grupo de los dos quieres estar?
martes, 6 de enero de 2015
La info-mamografía en el cribado del cáncer de mama
Tomado de Blog 2 dudan

Uno de los principales problemas que tenemos los médicos de familia, a parte del escaso tiempo por consulta, es disponer de información válida, ágil y accesible para compartir con nuestros pacientes.
En el blog de Jordi Varela se pregunta si no se podrían explicar mejor los números de cáncer y ofrece la alternativa del pictograma como medio para expresar en números la evaluación del cribado del cáncer de próstata y de mama.
Juan Gervás en su artículo “Mamografías y cáncer de mama. Información imprescindible” de Acta Sanitaria nos da las respuestas ,en un cuestionario, a las principales preguntas en el cribado del cáncer de mama. Incluso aporta una presentación para su uso docente. Un documento parecido es el del Centro Cochrane actualizado en el año 2012.
En un artículo reciente del mismo autor en la revista Gestión Clínica y Sanitaria hace una valoración crítica de un trabajo donde se valora la necesidad de mejorar la información dirigida a las mujeres incluidas en un programa de cribado del cáncer de mama.
Una herramienta que nos puede ser útil para dar este tipo de información es la infografía. Se trata de una representación gráfica resumida de una manera visual de aquellos datos que nos interese transmitir.
Publicaciones médicas tan prestigiosas como el British Medical Journal (BMJ) ya utilizan este soporte en sus artículos.
En la revista JAMA se ha publicado un artículo que analiza los beneficios y riesgos de la mamografía en el cribado del cáncer de mama. A partir de esta revisión se ha creado estainfografía con el objetivo de ser una herramienta para que el médico de familia ayude a la mujer a tomar la mejor decisión.
No pretende ser un documento cerrado, si no un punto de partida o una propuesta para el que la quiera difundir(sociedades científicas, servicios de salud,..), incorporar a su práctica y, por supuesto, mejorar.
Dejo abierta la puerta para que aportéis vuestros comentarios y opinéis sobre esta info-mamografía que espero sea de utilidad.
easel.ly

Agradecimientos
A Myriam Ribes y a Juan Gérvas por sus aportaciones.
A Rosa Duro, Elena Muñoz, Apolonia Cifre, Manuel Sarmiento,Gaspar Tamborero por sus valoraciones.
A mis hermanos Jaime y Bárbara por sus opiniones como ciudadanos de a pie.
----
Shared via my feedly reader
Txema Coll
Enviado desde mi iPad
domingo, 28 de diciembre de 2014
Prevención cuaternaria: es posible (y deseable) una asistencia sanitaria menos dañina
Juan Gérvas Camacho
Médico general jubilado
Equipo CESCA. Profesor visitante. Salud Internacional. Escuela Nacional de Sanidad. Plataforma NoGracias. Madrid
Enrique Gavilán Moral
Especialista en Medicina Familiar y Comunitaria.
CS Montehermosos. Cáceres
Laura Jiménez de Gracia
|
Resultado:




 11 votos
11 votosPuntos clave
- Toda acción tiene una cara y una cruz; toda decisión clínica conlleva simultáneamente beneficios y perjuicios.
- Llamamos prevención cuaternaria al conjunto de actividades que intentan evitar, reducir y paliar el daño provocado por la intervención médica.
- La prevención cuaternaria concierne por igual a la Atención Primaria y a la hospitalaria, pero es en la primera donde más actos se realizan, y por tanto, donde el potencial de evitar daños es mayor.
- La medicalización de la salud y la arrogancia de la medicina conllevan un mundo de excesos.
- La prevención cuaternaria debe impregnar desde las prácticas diagnósticas hasta las preventivas, pasando por las medidas rehabilitadoras y el uso de medicamentos dañinos.
- Además de estrategias prácticas conscientes de prevención cuaternaria, conviene desarrollar otras semiautomáticas, intuitivas, en el torbellino del trabajo clínico diario.
- Cabe hacer daño al ofrecer prevención cuaternaria en el día a día. No conviene, por ello, aceptar sin críticas las propuestas de prevención cuaternaria.
Introducción
En medicina, como en la vida, el bien y el mal están indisolublemente unidos como las dos caras de la misma moneda; de este modo, toda decisión clínica conlleva beneficios y perjuicios. Así, la anestesia que permite una cirugía indolora puede matar; la vacuna contra el sarampión provoca encefalitis en un caso por millón; el consejo de lavarse las manos puede iniciar un comportamiento compulsivo, y la promoción del ejercicio físico puede desencadenar la aparición de lesiones osteomusculares.
Puesto que toda decisión médica puede provocar daños, es clave que los propios profesionales seamos conscientes de ello y recuperemos el viejo y milenario principio de actuación médica primum non nocere, por motivos éticos, pero también deontológicos; por ser nuestro deber y nuestra responsabilidad. Gran parte del crédito social y la confianza de los pacientes depende de la selección, oferta y realización de actividades que logren más beneficios que perjuicios.
¿Qué es la prevención cuaternaria? Ejemplos cotidianos
Llamamos prevención cuaternaria al conjunto de actividades que intentan evitar, reducir y paliar el perjuicio provocado por la intervención médica. Se evita el daño obviando actividades innecesarias (p. ej., suprimiendo dosis redundantes de revacunación antitetánica). Se reduce el daño limitando el impacto perjudicial de alguna actuación (p. ej., empleando protectores tiroideos al hacer radiografías dentales). Se palia el daño reparando la salud deteriorada como consecuencia de una actividad médica (p. ej., pautando el abandono paulatino de benzodiacepinas en una adicción consecuente al tratamiento del insomnio).
Por definición, la prevención cuaternaria concierne igualmente a Atención Primaria (AP) y hospitalaria. Pero es en la primera donde más actos se realizan, por lo que el potencial de evitar daños es mayor, principalmente por el «efecto cascada» que conlleva el inicio de cualquier actividad por el médico de familia.
En último término, la prevención cuaternaria es una cuestión social que interesa al conjunto de la población, a sanos y enfermos, especialmente en el actual contexto de creciente medicalización.
jueves, 6 de noviembre de 2014
jueves, 11 de septiembre de 2014
Recomendaciones para evitar intervenciones innecesarias a los pacientes ancianos
Tomado de Blog
Recomendaciones para evitar intervenciones innecesarias a los pacientes ancianos
Siguiendo con las listas que los organismos o sociedades científicas, españolas o extranjeras, están publicado con las que evitar intervenciones innecesarias, nos percatamos, una vez más, de la iniciativa iniciada en el 2011 del American Board of Internal Medicine Foundation dentro de la campaña de “elegir sabiamente” ("Choosing Wisely®") la correspondiente a American Geriatrics Society's (AGS), la Sociedad de Geriatría Americana, en la que se aborda la idoneidad según la evidencia científica actual de ciertas pruebas, medicaciones y procedimientos que se aplican a nuestros pacientes, en el marco de una prevención cuaternaria. En este aspecto, señalan, según un documento del 2008 del Congressional Budget Office que alrededor del 30% del gasto sanitario de EEUU sería innecesario. La AGS publicó su lista en el Journal of the American Geriatric Society en junio del año pasado, y ahora este mes la ha ampliado con 5 recomendaciones sobre pruebas o tratamientos más.
Las recomendaciones iniciales eran (traducción libre):
*No recomendar utilizar tubos de alimentación parenteral en personas con demencia avanzada. Ofrecer la alimentación oral asistida
* No usar antipsicóticos como primera opción en el tratamiento de los síntomas conductuales o psicológicos relacionados con la demencia.
* Evitar utilizar medicación hipoglucemiante con el objetivo de alcanzar HbA1c inferior a 7,5% en adultos de mayores de 65 años. Un control metabólico moderado sería más conveniente
* No usar benzodiacepinas o fármacos hipnotico-sedativos en adultos ancianos como primera opción para el tratamiento del insomnio, la agitación o el delirium.
* No utilizar antibióticos para el tratamiento de la bacteriuria en ancianos a menos que existan síntomas urinarios.
Las nuevas recomendaciones (J Am Geriatr Soc. 2013;61(4):622-631)
* No prescribir inhibidores de la colinesterasa para el tratamiento de la demencia sin una evaluación periódica de sus posibles beneficios cognitivos y de sus efectos gastrointestinales. Si el paciente empieza con dichos medicamentos y los objetivos del tratamiento no se alcanzan después de un tiempo razonable de 12 semanas, debería considerarse su interrupción.
* No recomendar el cribado de cáncer de mama o colorectal ni del cáncer de próstata (mediante la PSA) sin considerar la esperanza de vida y los riesgos de la prueba debidos al sobrediagnóstico o al sobretratamiento. El cribado de esos 3 cánceres expone al paciente con una esperanza de vida inferior a 10 años a posibles efectos secundarios y pocos beneficios potenciales.
* Evitar la prescripción de estimulantes del apetito o suplementos hipercalóricos para el tratamiento de la anorexia o la caquexia en ancianos. En vez de esto optimizar los apoyos sociales proveer de asistencia a la alimentación y clarificar los objetivos y las expectativas. No existen evidencias de que esos estimulantes y suplementos mejoren la calidad de vida, el humor, el estatus funcional o la supervivencia.
* No prescribir medicación alguna sin revisar la medicación anterior. Una revisión de la medicación puede reducir la cantidad de estas y la exposición a medicación innecesaria.
* Evitar las restricciones físicas del anciano hospitalizado con delirio como medio para manejar la sintomatología conductual. Utilizar estas restricciones solo como último recurso, y retirarlo tan pronto como sea posible.
AGS Choosing Wisely Workgroup Disclosures. J Am Geriatr Soc. 2013;61(4):622-631.
Quid pro quo
Recomendaciones para evitar intervenciones innecesarias a los pacientes ancianos
Siguiendo con las listas que los organismos o sociedades científicas, españolas o extranjeras, están publicado con las que evitar intervenciones innecesarias, nos percatamos, una vez más, de la iniciativa iniciada en el 2011 del American Board of Internal Medicine Foundation dentro de la campaña de “elegir sabiamente” ("Choosing Wisely®") la correspondiente a American Geriatrics Society's (AGS), la Sociedad de Geriatría Americana, en la que se aborda la idoneidad según la evidencia científica actual de ciertas pruebas, medicaciones y procedimientos que se aplican a nuestros pacientes, en el marco de una prevención cuaternaria. En este aspecto, señalan, según un documento del 2008 del Congressional Budget Office que alrededor del 30% del gasto sanitario de EEUU sería innecesario. La AGS publicó su lista en el Journal of the American Geriatric Society en junio del año pasado, y ahora este mes la ha ampliado con 5 recomendaciones sobre pruebas o tratamientos más.
Las recomendaciones iniciales eran (traducción libre):
*No recomendar utilizar tubos de alimentación parenteral en personas con demencia avanzada. Ofrecer la alimentación oral asistida
* No usar antipsicóticos como primera opción en el tratamiento de los síntomas conductuales o psicológicos relacionados con la demencia.
* Evitar utilizar medicación hipoglucemiante con el objetivo de alcanzar HbA1c inferior a 7,5% en adultos de mayores de 65 años. Un control metabólico moderado sería más conveniente
* No usar benzodiacepinas o fármacos hipnotico-sedativos en adultos ancianos como primera opción para el tratamiento del insomnio, la agitación o el delirium.
* No utilizar antibióticos para el tratamiento de la bacteriuria en ancianos a menos que existan síntomas urinarios.
Las nuevas recomendaciones (J Am Geriatr Soc. 2013;61(4):622-631)
* No prescribir inhibidores de la colinesterasa para el tratamiento de la demencia sin una evaluación periódica de sus posibles beneficios cognitivos y de sus efectos gastrointestinales. Si el paciente empieza con dichos medicamentos y los objetivos del tratamiento no se alcanzan después de un tiempo razonable de 12 semanas, debería considerarse su interrupción.
* No recomendar el cribado de cáncer de mama o colorectal ni del cáncer de próstata (mediante la PSA) sin considerar la esperanza de vida y los riesgos de la prueba debidos al sobrediagnóstico o al sobretratamiento. El cribado de esos 3 cánceres expone al paciente con una esperanza de vida inferior a 10 años a posibles efectos secundarios y pocos beneficios potenciales.
* Evitar la prescripción de estimulantes del apetito o suplementos hipercalóricos para el tratamiento de la anorexia o la caquexia en ancianos. En vez de esto optimizar los apoyos sociales proveer de asistencia a la alimentación y clarificar los objetivos y las expectativas. No existen evidencias de que esos estimulantes y suplementos mejoren la calidad de vida, el humor, el estatus funcional o la supervivencia.
* No prescribir medicación alguna sin revisar la medicación anterior. Una revisión de la medicación puede reducir la cantidad de estas y la exposición a medicación innecesaria.
* Evitar las restricciones físicas del anciano hospitalizado con delirio como medio para manejar la sintomatología conductual. Utilizar estas restricciones solo como último recurso, y retirarlo tan pronto como sea posible.
AGS Choosing Wisely Workgroup Disclosures. J Am Geriatr Soc. 2013;61(4):622-631.
miércoles, 10 de septiembre de 2014
lunes, 8 de septiembre de 2014
Suscribirse a:
Comentarios (Atom)